
Quand les brûlures d’estomac sont un signal, et non un excès
Et si le reflux n’était pas causé par un excès d’acide après tout?
Et si la sensation de brûlure était le signe d’une digestion affaiblie plutôt que d’une surproduction?
Et si la solution sur laquelle beaucoup de personnes comptent aggravait silencieusement le problème?
L’acidité gastrique normale à jeun est très élevée, avec un pH généralement situé entre 1,0 et 2,0. Après un repas, le pH peut temporairement augmenter autour de 3,0 à 5,0 avant de revenir à son niveau très acide afin d’assurer une digestion adéquate des aliments et le contrôle des bactéries.
L’acide gastrique a acquis la réputation d’être une substance agressive qu’il faut supprimer. En réalité, il s’agit d’acide chlorhydrique, produit à partir du chlorure dérivé du chlorure de sodium. Sans apport suffisant en chlorure, l’organisme ne peut produire une quantité adéquate d’acide gastrique.
Cette distinction est plus importante qu’on ne le pense.
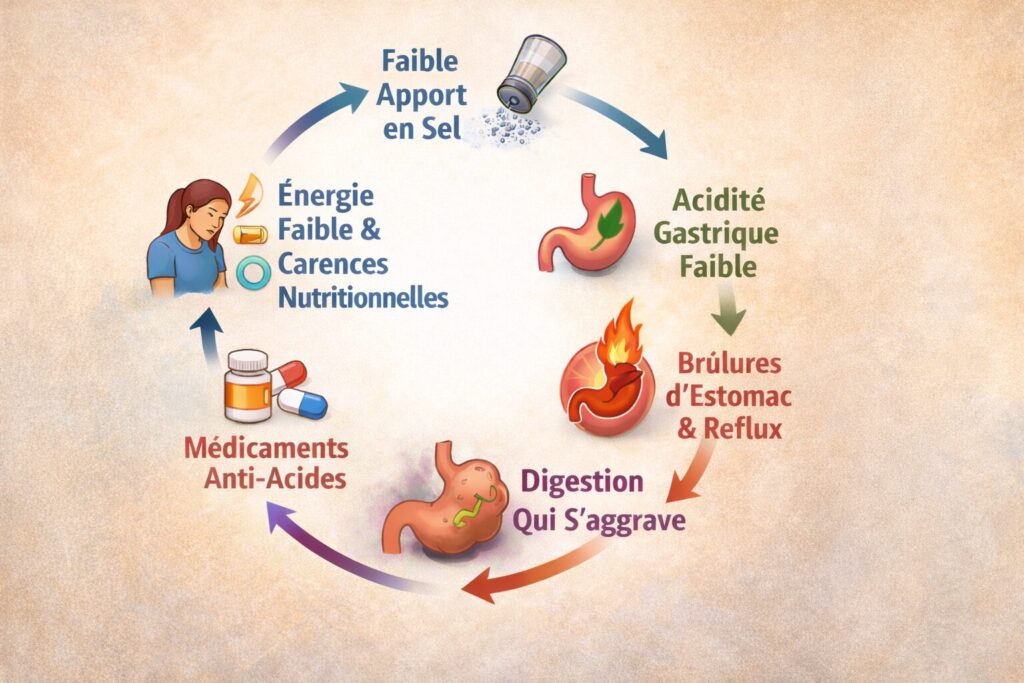
Le cycle digestif que vivent de nombreuses personnes
Pour beaucoup, la digestion suit un cycle familier, mais souvent mal compris. Une mauvaise digestion mène aux brûlures d’estomac et au reflux. Des médicaments pour réduire l’acidité sont introduits. L’acide gastrique diminue encore davantage. La digestion se détériore. L’énergie baisse et les carences nutritionnelles s’installent. Puis le cycle recommence.
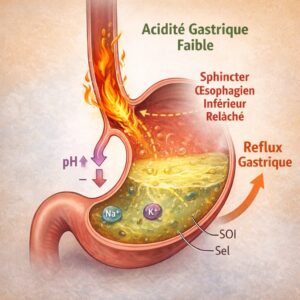
Le faible taux d’acide gastrique, appelé hypochlorhydrie, est aujourd’hui reconnu comme un facteur fréquent, mais sous-diagnostiqué, du reflux, en particulier avec l’âge, et. le stress chronique.
Quelles sont les causes d’un faible taux d’acide gastrique
La diminution de l’acidité gastrique s’installe souvent progressivement.

L’utilisation fréquente d’antiacides comme Tums, Rolaids, Mylanta ou Gaviscon peut également réduire la production d’acide. Les médicaments qui bloquent l’acidité gastrique (pompe à protons) tels que l’oméprazole, le pantoprazole, l’ésoméprazole, le lansoprazole et le rabéprazole diminuent significativement la sécrétion acide. Les antagonistes des récepteurs H2 comme la famotidine, la cimétidine et la nizatidine réduisent aussi l’acidité gastrique.
D’autres médicaments peuvent indirectement altérer la digestion, notamment certains antihypertenseurs, les anti-inflammatoires non stéroïdiens comme l’ibuprofène, certains antidépresseurs, les anticholinergiques et l’usage répété d’antibiotiques.
Ces médicaments peuvent être appropriés dans certaines situations médicales. Toutefois, leur utilisation à long terme devrait être réévaluée périodiquement avec un professionnel de la santé. Il ne faut jamais interrompre un médicament prescrit sans supervision médicale.
Au-delà de l’inconfort : les effets d’un faible taux d’acide gastrique
1. Absorption des nutriments
L’acide gastrique agit comme un véritable gardien nutritionnel. Lorsque l’acidité est faible, des carences peuvent apparaître même si l’alimentation semble adéquate.
Une faible acidité perturbe la digestion des protéines et l’absorption de la vitamine B12, du fer, du calcium, du magnésium et du zinc. À long terme, cela peut contribuer à la fatigue, à l’anémie, à une immunité affaiblie, à une faiblesse musculaire et à des troubles cognitifs.
Des études montrent qu’un traitement prolongé par inhibiteurs d’acide est associé à une diminution de l’absorption de certains minéraux et à des carences nutritionnelles.
2. Risque d’infection et Helicobacter pylori
L’acide gastrique constitue la première barrière antimicrobienne de l’organisme.
Lorsque son niveau diminue, des bactéries qui seraient normalement neutralisées peuvent survivre. Helicobacter pylori (H. pylori) est plus susceptible de coloniser l’estomac lorsque l’acidité gastrique est réduite.
Dans ces situations, le reflux et l’indigestion persistent non pas parce qu’il y a trop d’acide, mais parce que les défenses digestives se sont affaiblies. H. pylori est ainsi un facteur souvent mal compris dans les troubles digestifs.
Une fois présente, H. pylori peut endommager la couche protectrice de mucus de l’estomac, irriter la muqueuse et nuire aux mécanismes naturels de réparation. Avec le temps, cela peut contribuer à une gastrite et à la formation d’ulcères gastriques ou duodénaux.
Des antibiotiques sont fréquemment prescrits, ce qui peut réduire la charge bactérienne à court terme. Toutefois, sans restauration d’un environnement gastrique sain, la bactérie peut réapparaître. De plus, les antibiotiques peuvent perturber les bactéries digestives bénéfiques, entraînant parfois de nouveaux troubles digestifs. Lorsque la cause fondamentale n’est pas corrigée, le cycle se poursuit.
3. Signalisation métabolique
L’acide gastrique joue aussi un rôle de signalisation. Lorsque le contenu acide pénètre dans l’intestin grêle, il stimule la libération d’enzymes pancréatiques et participe à la régulation hormonale impliquée dans l’équilibre glycémique.
Si l’acidité est insuffisante, la libération enzymatique peut diminuer et les fluctuations de la glycémie peuvent augmenter. Une fatigue après les repas et des envies de sucre peuvent apparaître.
La digestion influence le métabolisme bien plus qu’on ne le croit.
Soutenir une acidité gastrique saine
Chez certaines personnes présentant une hypochlorhydrie confirmée, augmenter légèrement l’acidité avant les repas peut soutenir le signal digestif.

L’usage typique consiste à diluer une à deux cuillères à thé de vinaigre de cidre dans un verre d’eau quinze à vingt minutes avant les repas, ou le jus d’une demi-lime dilué dans de l’eau avant ou pendant le repas.
Ces liquides doivent toujours être dilués. Cette approche ne convient pas aux personnes souffrant d’ulcères actifs ou d’œsophagite sévère sans supervision professionnelle.
Une perspective axée sur la prévention
Restaurer la digestion signifie améliorer la résilience plutôt que de supprimer automatiquement les symptômes. Les stratégies de soutien incluent:
- manger lentement,
- bien mastiquer,
- éviter les repas tard le soir,
- réduire les aliments hautement transformés et l’excès de sucre,
- gérer le stress chronique et
- assurer un apport suffisant en minéraux provenant d’aliments complets.
Les options apaisantes peuvent inclure des légumes cuits à la vapeur, du jus d’aloe vera, une tisane de camomille, des probiotiques d’origine tellurique et la réglisse.
Le rôle de la réglisse dans la protection de la muqueuse gastrique
Au delà du soutien de l’équilibre acide, la protection de la muqueuse gastrique est tout aussi essentielle.
L’estomac n’est pas un organe fragile. Il fait partie des systèmes les plus puissants et résilients du corps humain. L’acide gastrique est suffisamment fort pour décomposer des protéines denses, neutraliser la majorité des agents pathogènes et extraire les minéraux des aliments. L’estomac est tapissé d’une couche épaisse et dynamique de mucus, riche en bicarbonate, qui protège sa muqueuse contre sa propre acidité.
Lorsque la digestion devient douloureuse ou inconfortable, c’est le plus souvent parce que cette barrière protectrice de mucus a été compromise. L’acide gastrique normal entre alors en contact avec une muqueuse qui n’est plus suffisamment protégée.
La médecine traditionnelle à base de plantes l’avait compris bien avant que la science moderne ne le confirme. Des plantes comme la réglisse, le gingembre et le poivre noir étaient utilisées pour soutenir les défenses naturelles de l’estomac, favoriser le mouvement digestif et activer la fonction digestive.
Des recherches ont montré que la réglisse augmente la sécrétion de mucus et renforce les mécanismes de défense de la muqueuse gastrique. Des études cliniques ont démontré que la réglisse favorise la guérison des ulcères gastriques et duodénaux en stimulant la formation d’une barrière protectrice, plutôt qu’en supprimant la production d’acide.
Une solution douce et ciblée
Pour ceux qui recherchent un soutien digestif, Piur1 associe la réglisse biologique, le gingembre et le poivre noir.
Références
- Schubert ML. Gastric acid secretion. Curr Opin Gastroenterol. 2017;33(6):430-436.
https://pubmed.ncbi.nlm.nih.gov/16162643/ - McColl KEL. Helicobacter pylori infection. N Engl J Med. 2010;362:1597-1604.
https://pubmed.ncbi.nlm.nih.gov/9394757/ - Heidelbaugh JJ. Proton pump inhibitors and risk of nutrient deficiencies. Ther Adv Drug Saf. 2013;4(3):125-133.
https://pubmed.ncbi.nlm.nih.gov/25083257/ - Ito T, Jensen RT. Association of long term proton pump inhibitor therapy with mineral absorption. Curr Gastroenterol Rep. 2010;12(6):448-457.
https://pubmed.ncbi.nlm.nih.gov/19690645/ - Low gastric acid and reflux like symptoms.
https://pubmed.ncbi.nlm.nih.gov/15884193/ - Licorice and gastric mucosal protection.
https://pubmed.ncbi.nlm.nih.gov/19879194/
Avertissement
Cet article est fourni à des fins éducatives uniquement et ne vise pas à diagnostiquer, traiter, guérir ou prévenir une maladie. Les symptômes digestifs peuvent avoir plusieurs causes, y compris des conditions médicales sérieuses. Consultez toujours votre médecin ou un professionnel de la santé qualifié avant de modifier vos médicaments, suppléments ou habitudes alimentaires. N’interrompez jamais un traitement prescrit sans supervision médicale.



